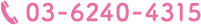白内障とは
 白内障とは、水晶体が年齢とともに白く濁って視力が低下する病気です。外部から目の中に入ってきた光は透明な角膜と水晶体を通して、網膜に像を結びます。水晶体は、目の中でカメラのレンズのようなはたらきをする組織で、主にたんぱく質と水でできています。 たんぱく質は、加齢や長年にわたる紫外線曝露などさまざまな影響を受けて、だんだんと変化し白く濁ります。 通常は透明な組織ですが、白内障になると何らかの原因で水晶体が白く濁ってしまうため徐々に視力に影響が出てくるようになります。 白内障で最も多いのは加齢によるものであり、70歳を超えると、ほぼ100%の方に白内障があると言われています。
白内障とは、水晶体が年齢とともに白く濁って視力が低下する病気です。外部から目の中に入ってきた光は透明な角膜と水晶体を通して、網膜に像を結びます。水晶体は、目の中でカメラのレンズのようなはたらきをする組織で、主にたんぱく質と水でできています。 たんぱく質は、加齢や長年にわたる紫外線曝露などさまざまな影響を受けて、だんだんと変化し白く濁ります。 通常は透明な組織ですが、白内障になると何らかの原因で水晶体が白く濁ってしまうため徐々に視力に影響が出てくるようになります。 白内障で最も多いのは加齢によるものであり、70歳を超えると、ほぼ100%の方に白内障があると言われています。
白内障の主な症状
 白内障によって水晶体が白く濁ってくると外からの光が遮られて網膜に届かなくなり、「もやがかかって見える」「明るいところでまぶしい」「暗い所と明るい所の見え方が違う」「視力が低下する」といった症状が現れます。 生活に影響が出てきたら手術を検討する時期です。
白内障によって水晶体が白く濁ってくると外からの光が遮られて網膜に届かなくなり、「もやがかかって見える」「明るいところでまぶしい」「暗い所と明るい所の見え方が違う」「視力が低下する」といった症状が現れます。 生活に影響が出てきたら手術を検討する時期です。
- 視力が落ちて見づらい
- 暗い場所で見えづらい
- 視界がかすむ
- ものがぼやける
- 日光や夜間の照明が以前よりまぶしい
- ものが二重・三重に見える
- 目や体が疲れやすくなった
- 近くの物が良く見えるようになった(近視化)
白内障は合併症などがなければ失明に至ることはありません。痛みなどの症状がなく、生活に不便はあっても大きな支障が生じるようになるまで受診されないケースが多くなっています。気付かないうちにクオリティ・オブ・ライフを大幅に低下させていたり、正常なもう片方の目に大きな負担をかけていたりといったことが多いため、白内障リスクの上がる40歳代になったら専門医を受診して検査を受けることをおすすめしています。
白内障の原因
白内障の種類は下記のように分けられています。80%以上は加齢によるものです。白内障であっても、生涯白内障の症状を自覚しない場合もあります。
| 加齢性(老人性)白内障 | 加齢によってたんぱく質の組織が酸化して濁って発症します。 |
|---|---|
| 先天性白内障 | 遺伝が原因で生まれつき水晶体が濁って発症します。 |
| 若年性白内障 | 眼科疾患・全身疾患・治療に用いた薬剤が原因で発症します。 |
| 外傷性白内障 | 外傷や衝撃による打撲などで水晶体が濁って発症します。 |
白内障の治療
白内障は進行を抑制・予防するためにサングラスなどの紫外線の予防や点眼薬による薬物療法を行います。軽度の状態で生活に支障がない場合や、手術を受けるまでの進行を抑える目的で有効です。
白内障が進行し、生活に支障がある場合は手術が不可欠です。医療技術や機器が進歩しており、日帰りで片眼5ー6分程度の時間で安全に行うことが出来るようになっています。国内では年間約100万人以上が受けて良好な視力を取り戻している一般的な治療法です。
日帰り白内障手術について
白内障手術の流れ
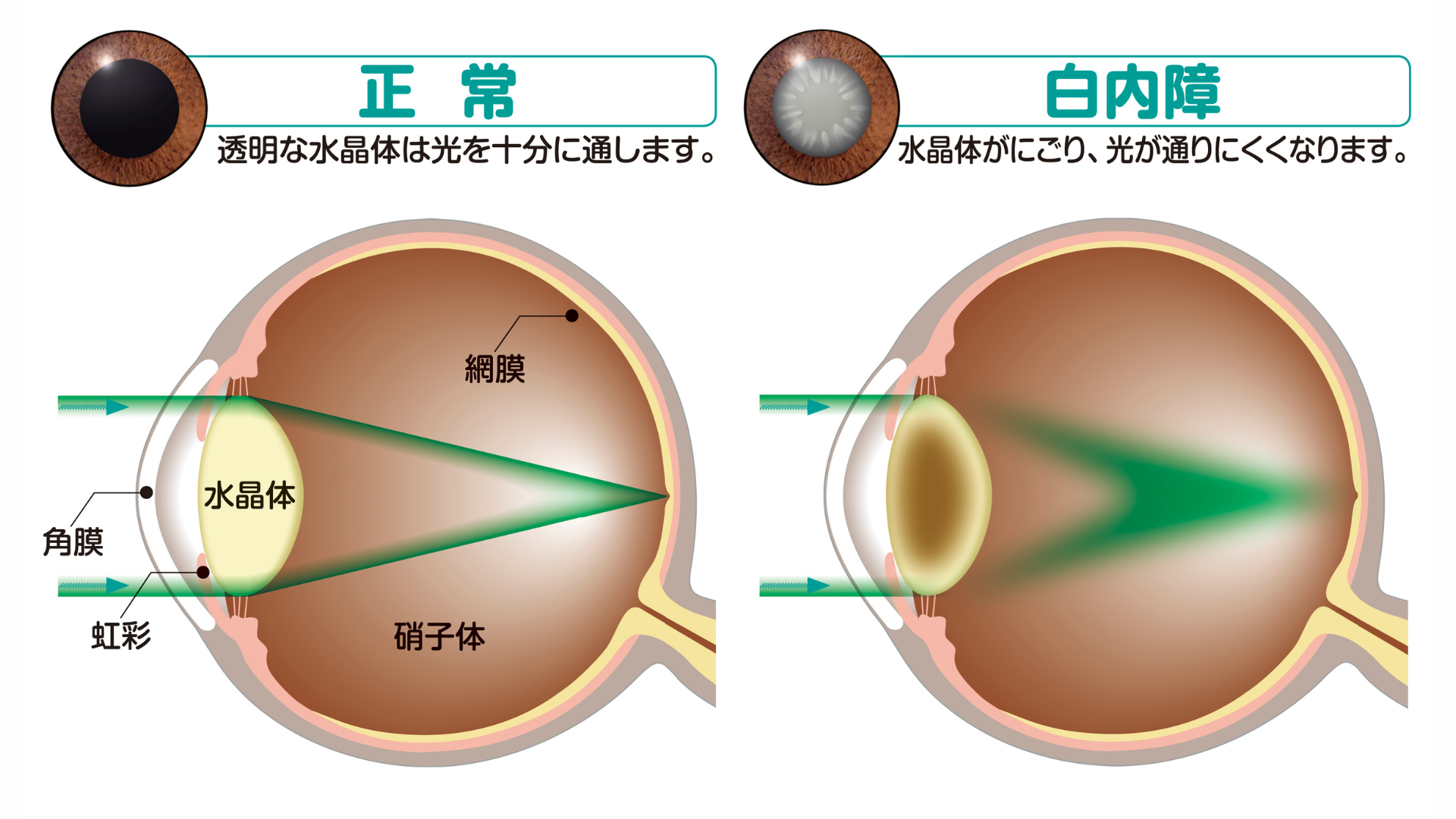
1.角膜を約2mm程度切開します。
2.濁った水晶体を超音波で砕いて吸い出します。
3.水晶体の代わりとなる眼内レンズを挿入します。
4.手術時間は片眼約5~6分程度です。眼をガードする術後保護メガネをつけて帰宅します。
*手術は点眼による局所麻酔をして行いますので、ほとんど痛みを感じることはありません。
日帰り白内障手術をご希望の方へ
当院の手術は関連施設の「アイクリニック神楽坂」で毎週木曜日に行っています。
1.アイクリニック神楽坂にお電話(03-3235-4146)で予約を取ります。ご予約時に、当院からのご紹介であることと、白内障手術が希望であることをお伝えください。
2.アイクリニック神楽坂を受診します。紹介状・保険証・(医療証)・(マイナンバーカード)・お薬手帳・内科で3カ月以内に採血を受けている場合はご持参ください。手術前に必要な検査を行い、執刀医から白内障手術についての説明を受けます。白内障手術を行う日の予約を行います。
3.アイクリニック神楽坂では、毎週木曜日に日帰り白内障手術を行っています。手術のお時間は前日までにご連絡いたします。通常、手術は両眼同日に行います。当日は、自転車と自動車の運転ができません。不安な方は同伴者と一緒におこしください。
4.手術後の検査は当院で行うことができます。翌日は、当院に術後の検診でお越しください。
*2025年6月以降、白内障手術に必要案術前検査・診療・術後の診療を当院で受けることができます。
日帰り白内障手術のメリット
- 入院に比べると、費用を安く抑えることができます。
- 通院回数や費用を抑えることができます。
- 両眼、同じ日に手術を行うことができます。
- 緑内障手術(アイステント)を同時に行うことができます。
- 豊富な種類の多焦点眼内レンズを取り扱っています。(選定療養)
- 乱視矯正を同時に行うことが可能です。
- 視機能に重要な乱視矯正を行うため、屈折予想値精度の高い検査を行える医療機器(アルゴス・CASIA2)を導入しています。
- 手術件数が年間1000件以上の経験豊富な眼科専門医が執刀します。
- 手術時間は片眼5ー6分と短く身体への負担が少ないです。
- 術前術後の通院は、当院で行うことができます。
眼内レンズの種類について
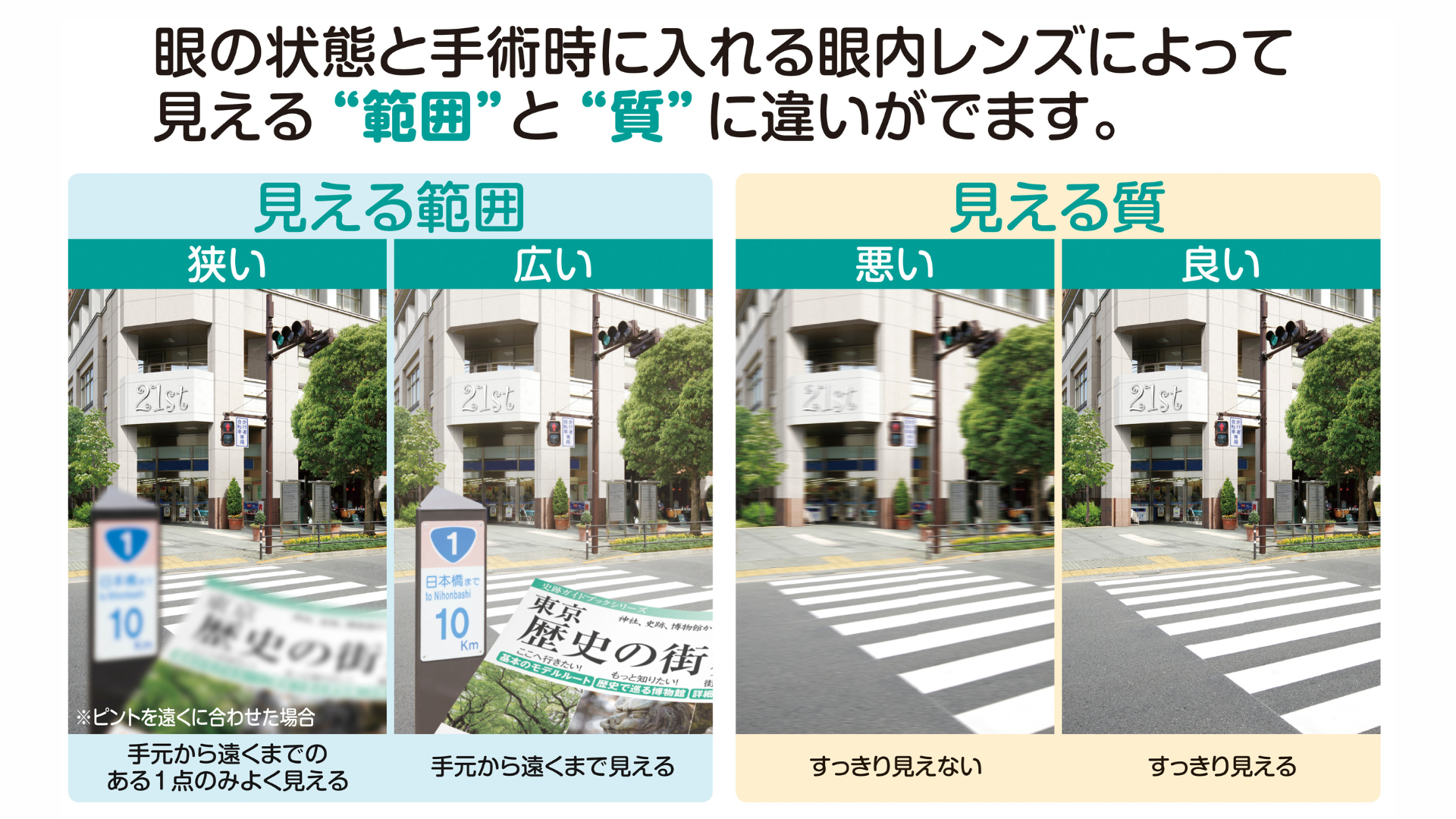 白内障手術の時に濁った水晶体の代わりに目の中にいれる眼内レンズによって見える”範囲”と”質”に違いがでます。眼内レンズには、大きくわけて「単焦点眼内レンズ」「多焦点眼内レンズ」の2種類があります。単焦点眼内レンズは保険診療で60年以上の歴史があり、多焦点眼内レンズは20年以上の歴史があります。
白内障手術の時に濁った水晶体の代わりに目の中にいれる眼内レンズによって見える”範囲”と”質”に違いがでます。眼内レンズには、大きくわけて「単焦点眼内レンズ」「多焦点眼内レンズ」の2種類があります。単焦点眼内レンズは保険診療で60年以上の歴史があり、多焦点眼内レンズは20年以上の歴史があります。
眼内レンズによる見え方の違いについて
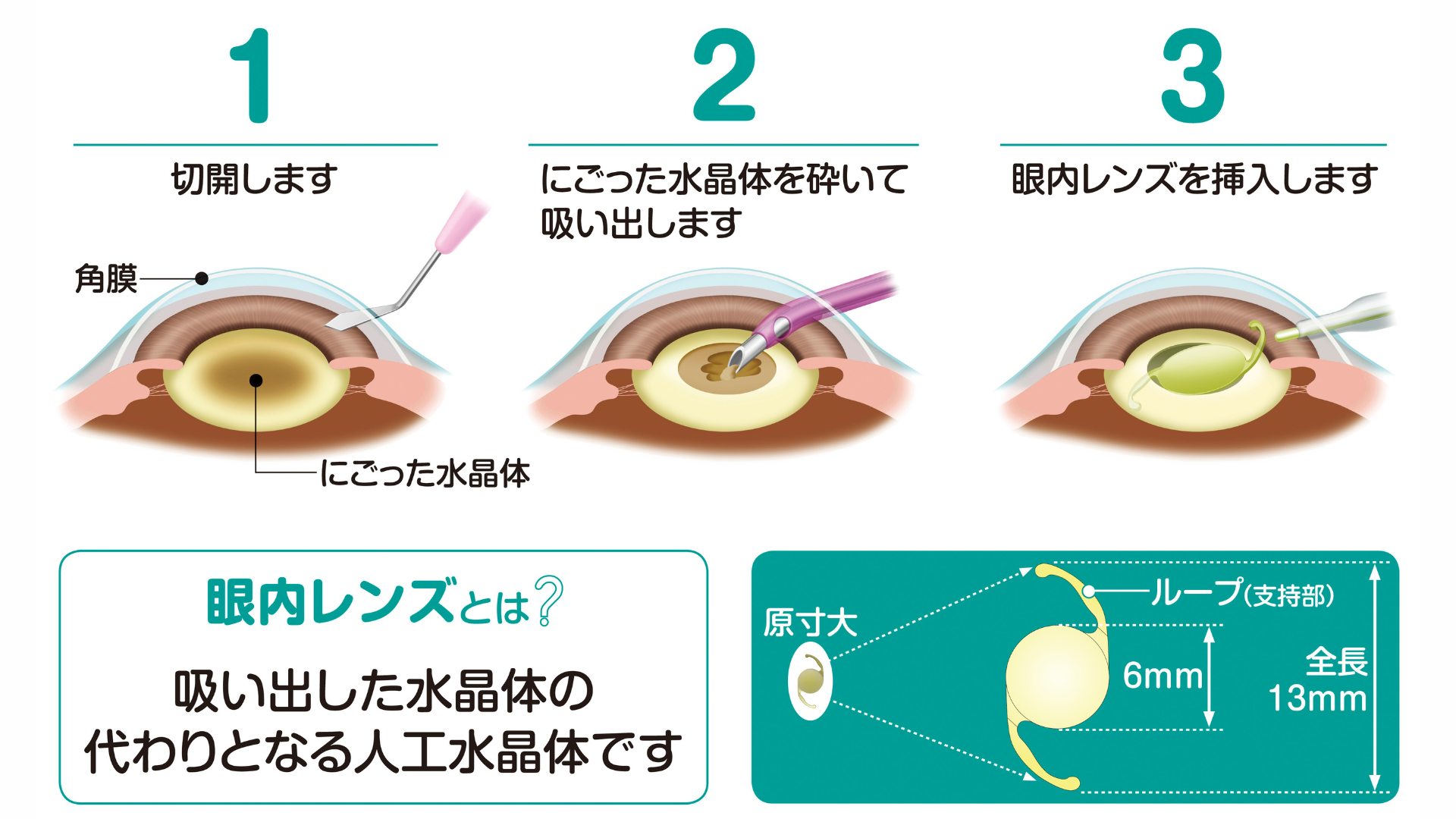
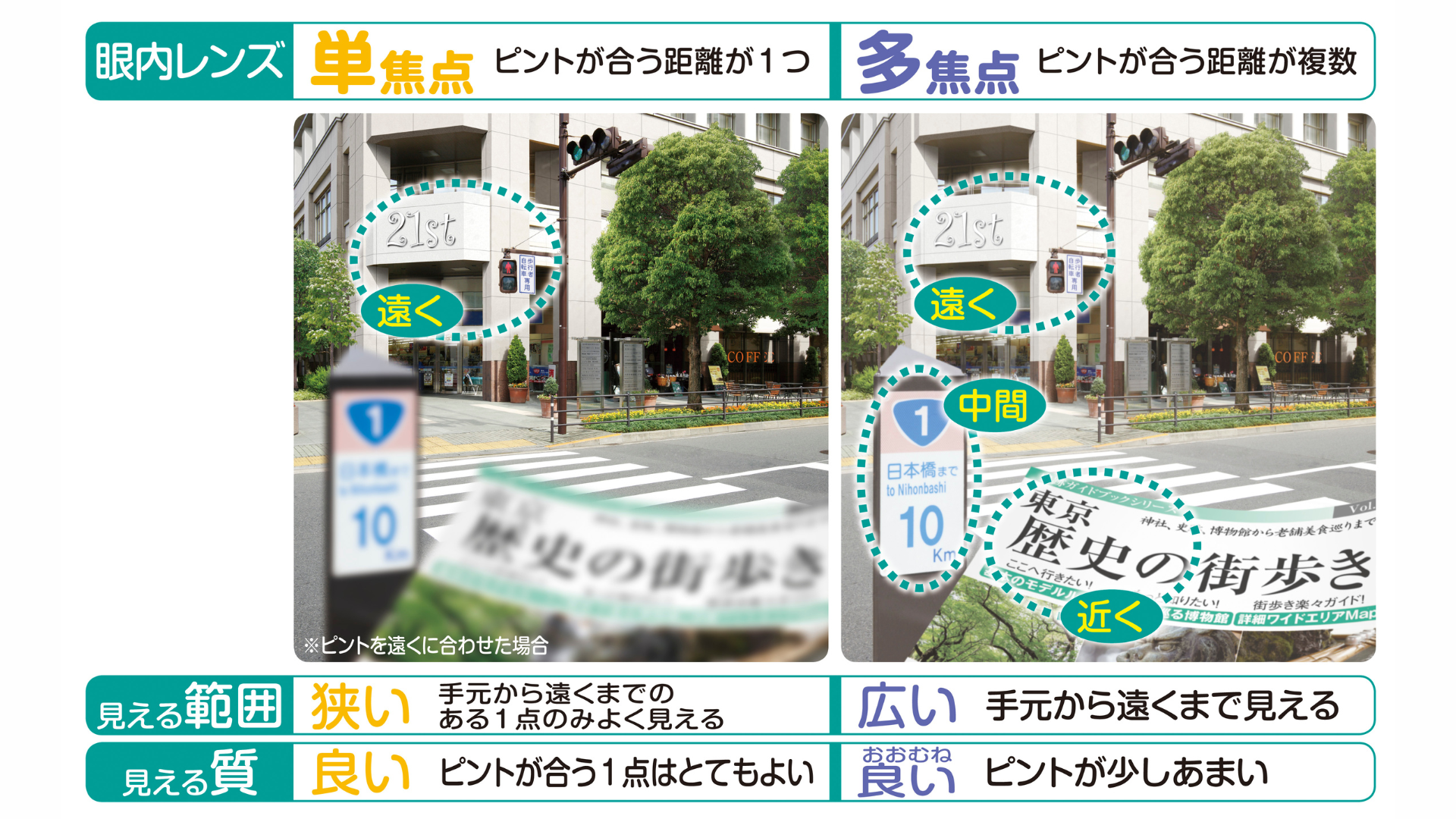 「単焦点眼内レンズ」は、保険適応でピントの合う距離が1つのレンズです。ピントの合わない距離にあるものを見る際には眼鏡をかける必要があります。見える範囲は狭く、見える質は良いと言われています。
「単焦点眼内レンズ」は、保険適応でピントの合う距離が1つのレンズです。ピントの合わない距離にあるものを見る際には眼鏡をかける必要があります。見える範囲は狭く、見える質は良いと言われています。
「多焦点眼内レンズ」は、ピントの合う距離が複数のレンズです。ピントが複数に合うため、眼鏡をかけずに生活できる可能性があります。見える範囲は広いですが、見える質は少しあまいと言われています。
眼内レンズの選び方について
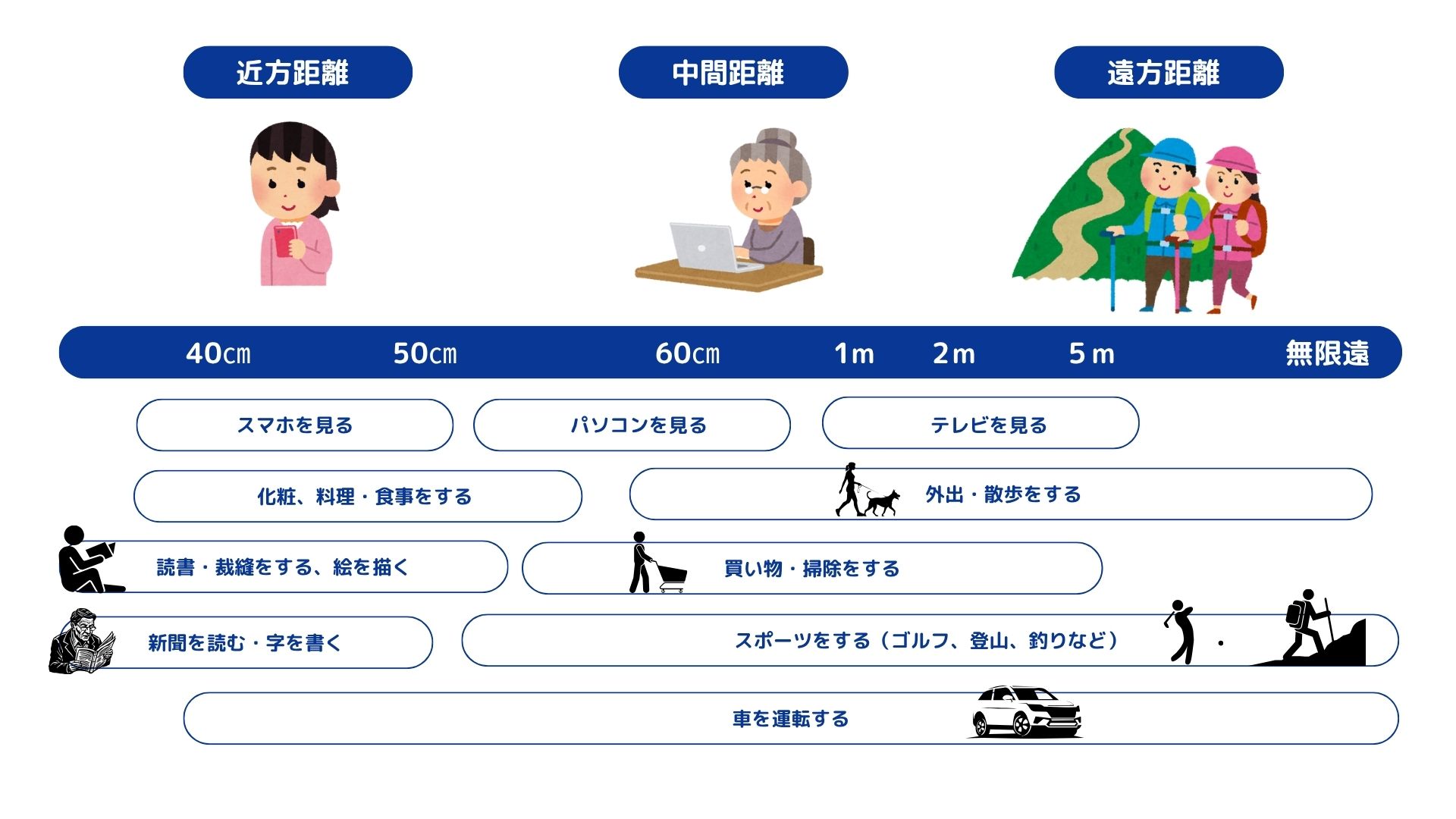
白内障手術で挿入する人工眼内レンズを適切に選ぶ際には、お仕事、ライフスタイル、趣味に合わせることが重要です。
「単焦点眼内レンズ」は保険適用です。選択される場合は、遠く、中間、近くの焦点を合わせた距離にしかピントがあいません。「元々、遠くが見えていた方は遠くに、近くが見えていた方は近くに合わせる」ことをお勧めしています。どの距離が見たいかを診察の時に医師にお伝えください。
「多焦点眼内レンズ」は選定療養です。選択される場合は、2焦点・3焦点・焦点深度拡張型から選ぶことができます。近年、新しいレンズの発売が続いております。多焦点眼内レンズの選択については、診察時にどういった見え方になりたいかを踏まえて相談しながら決めていきます。ご希望やご不安な点があれば診察の際に医師にお伝えください。
人工眼内レンズは手術後、入れ替えやケアの必要がなく、ほとんどの場合、生涯お使いいただくものです。検査スタッフは、それぞれのレンズが持っている特徴を熟知しており、患者様のご希望やご不安などをうかがいながら適切なアドバイスをさしあげています。人工眼内レンズは手術後、入れ替えやケアの必要がなく、ほとんどの場合、生涯お使いいただくものです。どんな疑問にもきめ細かくお答えしておりますので、なんでも気兼ねなくご相談ください。
眼内レンズ選びは人生で一度きり

白内障手術の治療では、濁った水晶体を取り除き、その代わりに眼内レンズを挿入して固定する方法が一般的です。眼内レンズの寿命は長く、よほどのことがない限り一度挿入したら取り替えることはありません。だからこそ、これからの毎日をより快適に過ごすためにも、白内障やその治療法について正しく理解し、あなたの生活にあった眼内レンズを選ぶことが大切です。
「単焦点レンズ」と「多焦点レンズ」どちらがいいですか?
眼内レンズの選択は誰もが迷われます。まずは、「保険診療」か「選定療養」かを決めるとスムーズです。また、フローチャートやチェック表などで自分にあった眼内レンズはどんなタイプがいいのかを考え、診察の際にご希望をお聞かせください。*ブルー:保険診療 *オレンジ:選定療養
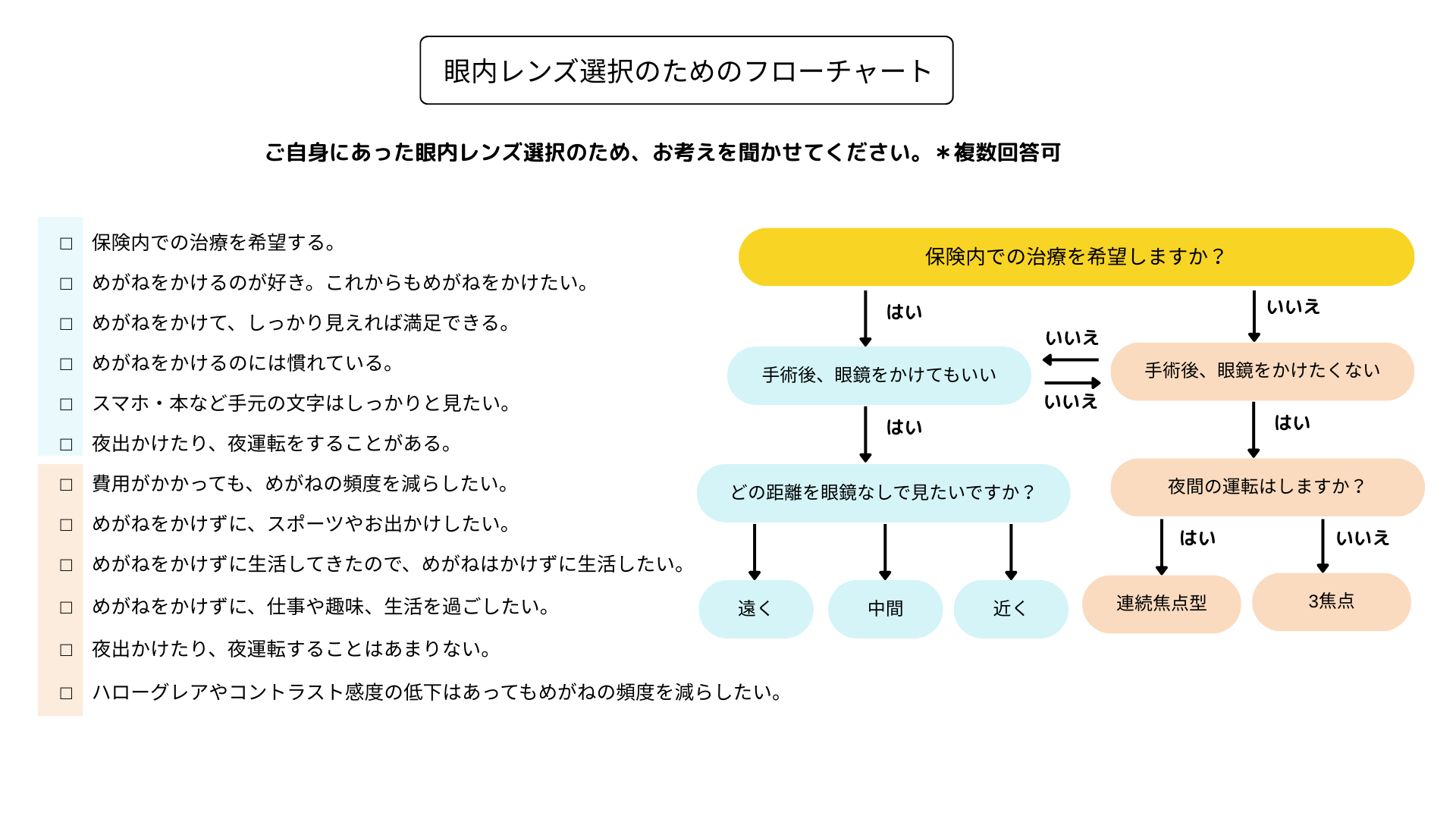
眼内レンズの種類とメリットとデメリット
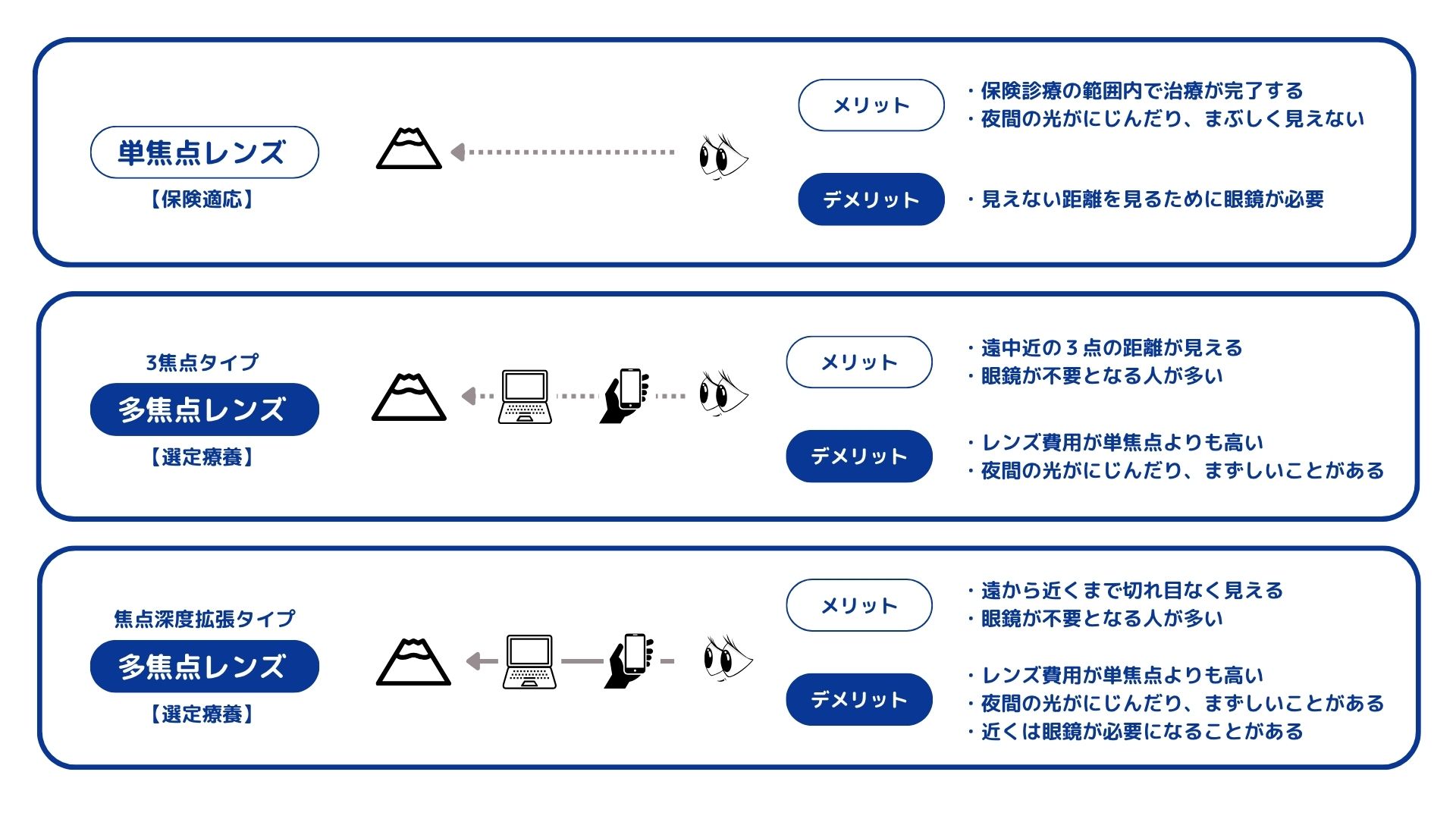 多焦点眼内レンズは、焦点距離によって「3焦点タイプ」と「焦点深度拡張型タイプ」に分類されます。以前は視覚を確保することが白内障治療の大きな目的でしたが、「不自由なく、より快適に暮らせる見え方」=「メガネをかけない生活」という選択ができるようになってきています。どのレンズにもメリットとデメリットがあります。
多焦点眼内レンズは、焦点距離によって「3焦点タイプ」と「焦点深度拡張型タイプ」に分類されます。以前は視覚を確保することが白内障治療の大きな目的でしたが、「不自由なく、より快適に暮らせる見え方」=「メガネをかけない生活」という選択ができるようになってきています。どのレンズにもメリットとデメリットがあります。
単焦点レンズ/単焦点タイプ/保険診療
保険適応の眼内レンズは、近方・中間・遠方のいずれかにピントを合わせられます。見えない距離は眼鏡を使います。見え方はクリアで夜間のハロー・グレアやコントラスト感度の低下は多焦点レンズに比べて少ないのが特徴です。
多焦点レンズ/3焦点タイプ/選定療養
3焦点眼内レンズは、近方30cm、中間距離50cm~70cm、遠方5mすべてにピントを合わせられるので、できるだけ眼鏡を使いたくない方に適しています。
多焦点レンズ/焦点深度拡張型(連続焦点型)/選定療養
焦点(ピント)の合う距離の範囲が広く設定されています。遠方から中間はクリアですが、近方はやや3焦点と比べてると矯正が弱く老眼鏡が必要な場合があります。
*単焦点眼内レンズと比べると、3焦点レンズ>焦点深度拡張型の眼内レンズでコントラスト感度の低下で見え方の質が落ちたり、夜間のハロー・グレアが出ます。また、眼内レンズと脳との相性もあり慣れるまで時間を要したり、手元の細かい字をはっきりと見たい場合は老眼鏡が必要になることもあります。
眼内眼内レンズの種類
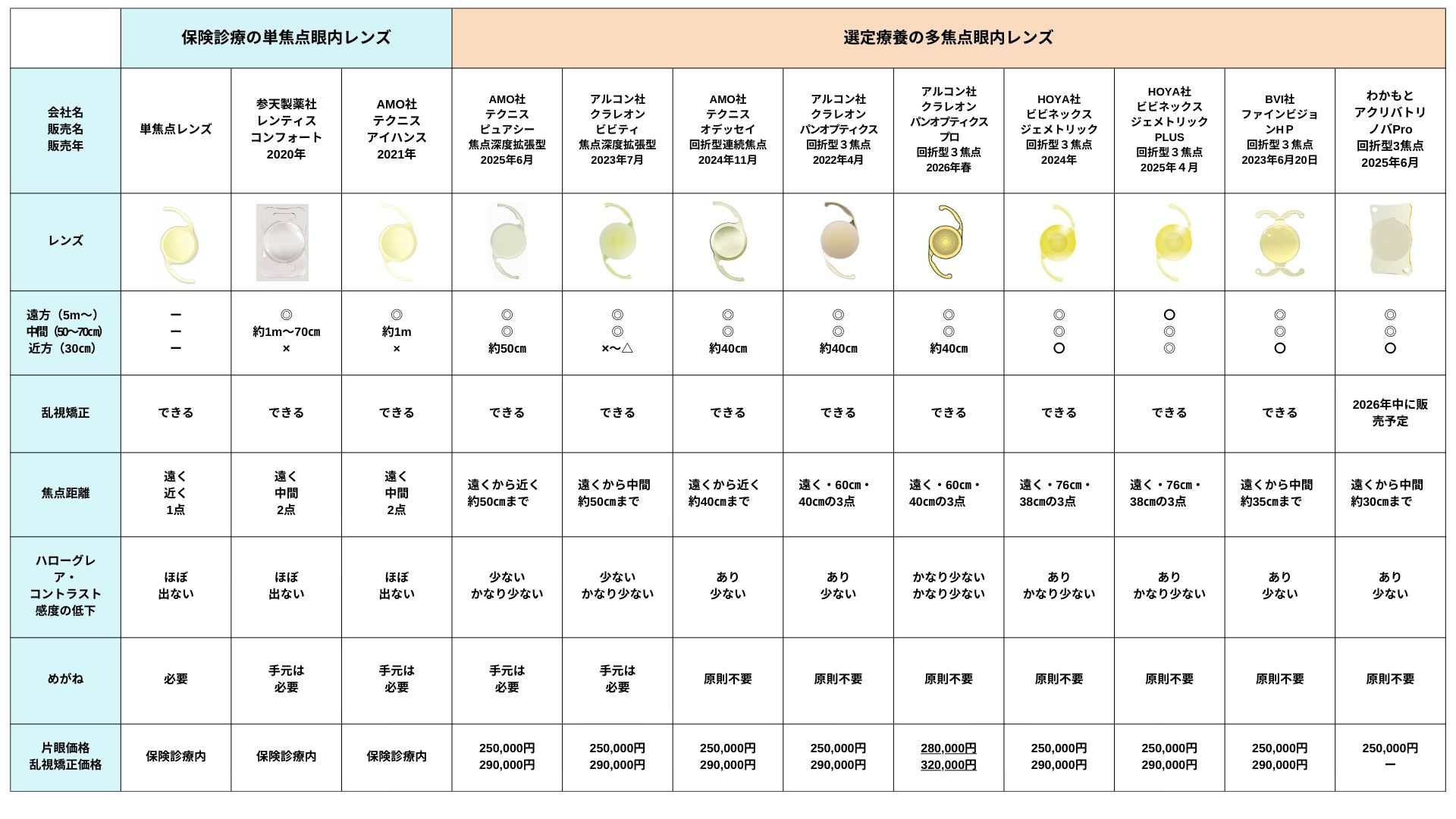
TECNIS PureSee(テクニス ピュアシー)焦点深度拡張型(EDOF)
Clareon Vivity(クラレオン ビビティ)焦点深度拡張型(EDOF)
2023年に国内承認されたClareon Vivityは、非回折型の焦点深度拡張型レンズで、高いコントラスト感度と優れた夜間視力を提供します。夜間の運転や明るい環境での視界を重視する方にとって、快適な視覚体験を提供する選択肢となりますが、デメリットとして、遠方から中間距離の視力を補正し、手元の細かい作業には眼鏡が必要となる場合があります。
TECNIS Odyssey(テクニス オデッセイ)回折型連続焦点
2024年に国内承認された遠くから手元まで“なめらかに見える範囲(連続焦点)”を追求した新しいタイプの眼内レンズです。夜の運転や暗い場所での視界も改善を目指した設計がされており、眼鏡をかける回数を減らせる可能性があります。ただし、最も近い距離(例えば30 cm未満)での見え方は従来の“強力な多焦点”ほどではない可能性があります。
PanOptix(パンオプティクス)回折型3焦点
2019年に国内承認されました。遠くから近くまで3つの距離でピントが合いやすいよう設計されています。テレビ・パソコン・スマホ・読書など、いろんな場面で眼鏡を使う頻度を減らせる可能性があります。ただし、夜の光のにじみ(ハロー・グレア)や、極めて近い距離では眼鏡が必要になることもあります。
PanOptix Pro(パンオプティクスプロ)回折型3焦点
2026年に国内承認されました。従来の「PanOptix」は約88%の光利用率ですがPanOptix Pro は約94% に向上しています。光が散乱する量(視界の霞やぼやけの一因)が従来より約半分に低減されています。これにより、コントラストやシャープさが向上し、特に遠方〜中間距離で視認性が改善されています。従来モデルと比較して、遠方〜中間距離の光のコントラストが約16%向上と報告されています。極めて近い距離では眼鏡が必要になることもあります。
Vivinex Gemetric(ビビネックス ジェメトリック)回折型3焦点(国産)
2024年に国内承認されました。遠くも中間も近くも見えるように設計された3焦点のレンズです。特に遠くをしっかり見たい方・夜間運転をされる方には良い選択肢です。ただし手元(30 cm以内)の見え方に関しては、もっと近くを優先した設計のレンズに比べると少し控えめな面があります。また、多焦点レンズですので、まれに夜間に光がにじんだり、コントラストが落ちたりすることもあります。
Vivinex Gemetric Plus(ビビネックス ジェメトリック プラス)回折型3焦点(国産)
2025年4月に国内で販売開始されました『遠く・中間・近く』の3つの焦点を持つトリフォーカル眼内レンズで、特に“手元(約38〜40 cm)”の見え方を強化した日本製の最新モデルです。遠くの見え方をなるべく保ちつつ、読書・スマホ・手芸といった近くの作業も快適にしやすい設計です。ただし夜間の光のにじみや暗所での見え方の変化はゼロではありません。また、手術後すぐに慣れるわけではなく、数週間〜数か月で脳が順応する過程があります。
FINEVISION HP(ファインビジョン HP)回折型3焦点
2023年6月にBVI社が販売している回折型の3焦点眼内レンズです。近方(30㎝)から遠方距離まで良好な視力が見られ、グレアはありますが、不快光視現象であるスターバーストは他の回折型と比較すると少ないと報告があります。2026年に乱視矯正のレンズモデルが販売になりました。デメリットとして、強度近視の方のレンズモデルがないことです。
アクリバトリノバ Pro(Acriva Trinova Pro)回折型3焦点(+EDOF特性併用)
2025年遠く・中間・近くをカバーする3焦点設計の眼内レンズで、さらに視距離をなめらかにする特性(EDOFに近い設計)も持たせています。テレビからパソコン・スマホ・読書まで幅広く対応できるよう設計されています。ただし、夜間の光のにじみや、完全に眼鏡なしになる保証はありません。2026年に乱視矯正のレンズが発売される予定です。
多焦点眼内レンズは実際にはどの見えますか?

眼内レンズはあらかじめ設定した距離に焦点が合うようになっているので、レンズによって見え方が異なります。夜間は、レンズの種類によって電灯や車のライトが散乱して見えたり、ライトの周りに丸い輪状の光が見えたりすることがあります。
多焦点眼内レンズはどう選べばいいでしょうか?
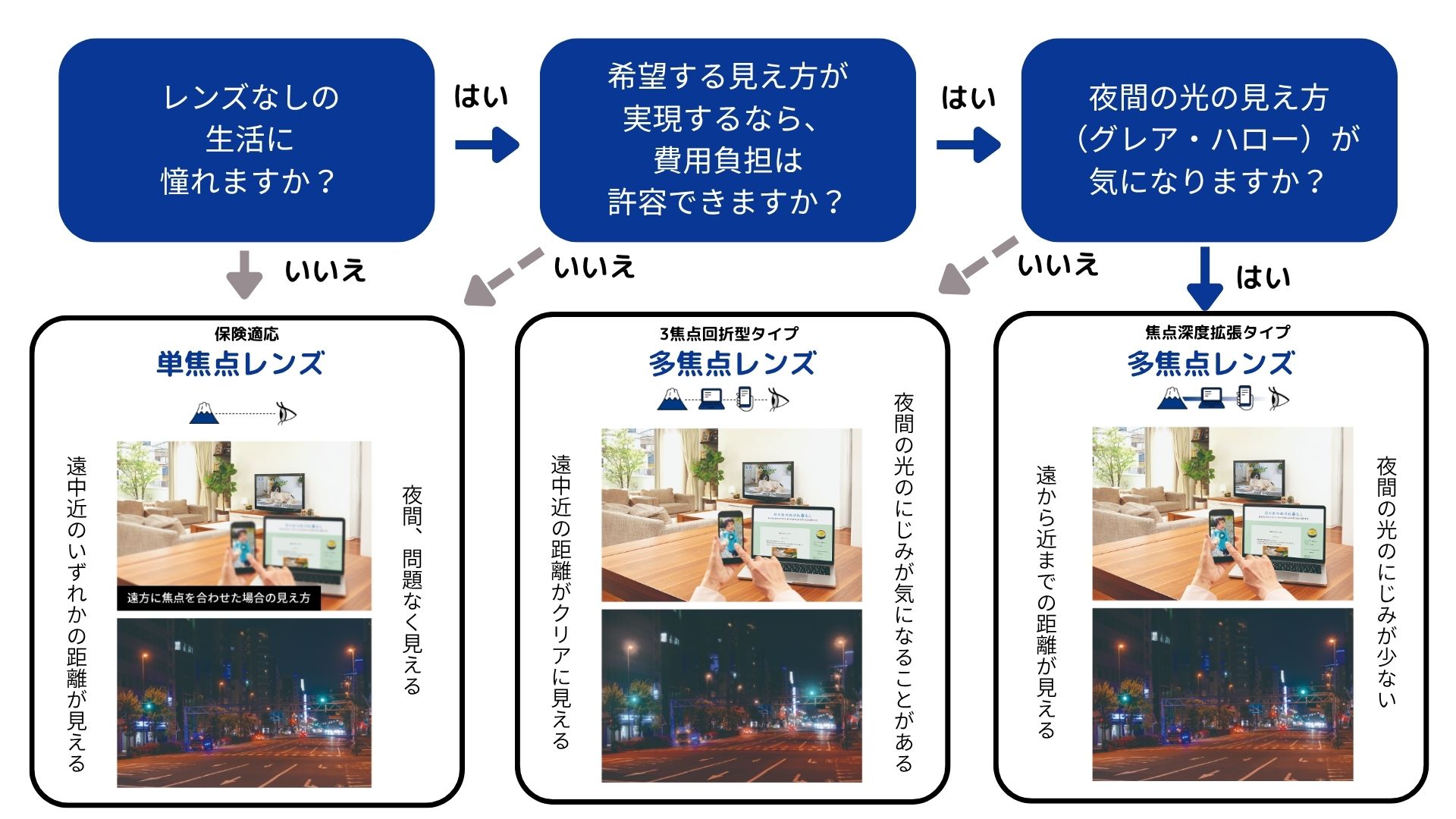
日常生活の中で、どのような見え方を望むのかを良く考えたうえで、あなたのライフスタイルにあったレンズを選びましょう。まずは、下の図でどのタイプになるか選んでみましょう。
沢山ありすぎて、どう選べばいいでしょうか?

当法人の多焦点眼内レンズは、国内承認の選定療養のレンズをすべて扱っております。医師と相談の上、ご自身の生活スタイルにあった最適な眼内レンズを決定してください。
多焦点眼内レンズの注意点
患者様の眼の状態、検査結果、職業によっては、多焦点眼内レンズが適さない場合があります。具体的には、精密な見え方が必要な職業の方、夜間に運転する機会の多い方、白内障以外の眼疾患などにより医師が不適切と判断した方は、ご希望されても選択できない場合があります。
多焦点眼内レンズに向いていない方
- 眼の疾患がある方(加齢黄斑変性、黄斑前膜など黄斑疾患がある方、糖尿病網膜症、緑内障で視野欠損がある場合、円錐角膜、角膜混濁、ドライアイが強いなどの角膜疾患がある方、網膜剥離の既往がある方)はコントラスト感度が低下して多焦点レンズの利点が減少します。
- 完璧な視力を求める方、微妙な違和感に敏感な方、完璧主義を求める方、心身症的傾向(恐怖心や不安が強い方)は、コントラストの若干の低下、細かい文字が読みにくくなるなど、術後の見え方が気になることがあるため不向きです。
- 眼に強い乱視(矯正が難しい場合)、瞳孔径が大きい・小さい(夜間ハローや焦点ずれのリスク)、眼内炎や外傷のあった方は、術後の安定性に影響を及ぼします。
- 医師の指示を守れない、定期的な通院が困難、糖尿など全身疾患でコントロールが不十分な方、術後管理が難しい方も向いていません。
年齢的には、40~70代前半の方で前述することがない方(眼鏡をできるだけ使いたくない、見え方の違いにも順応に対応できる)が選定療養の多焦点眼内レンズの適応となります。
ハローグレアとは
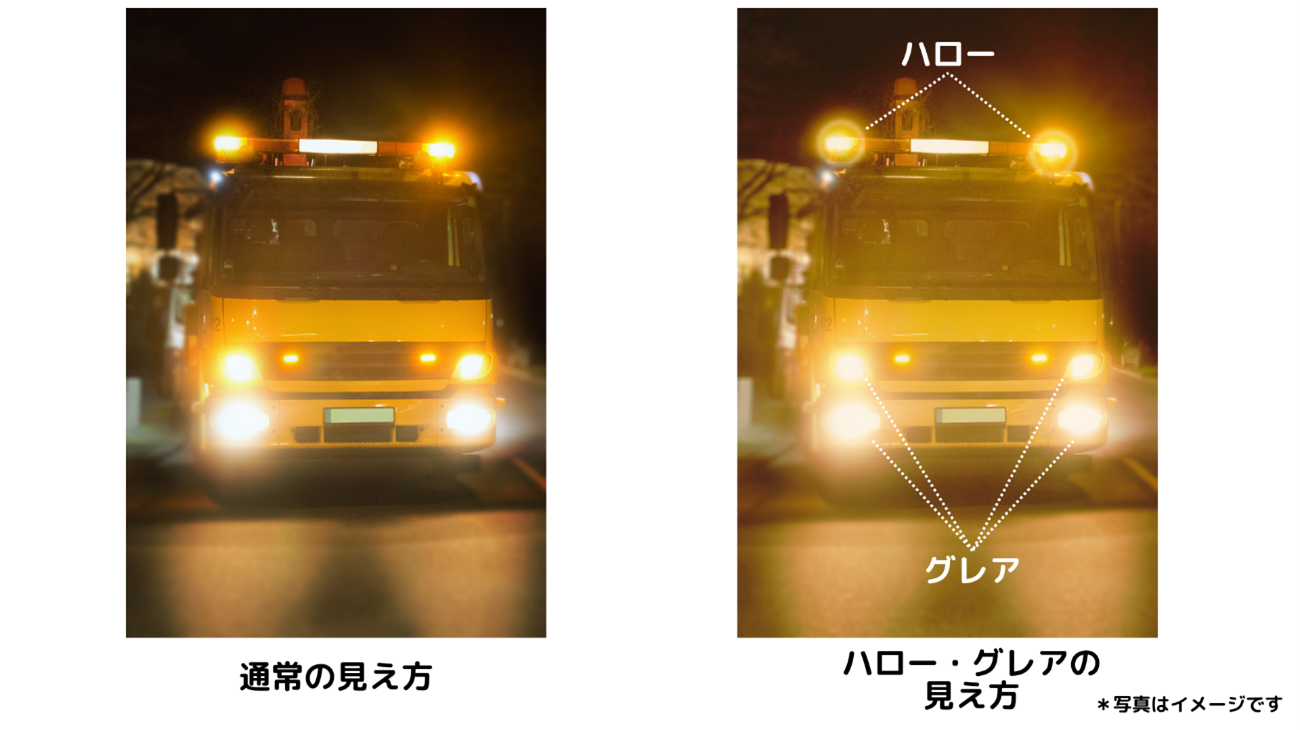 多焦点眼内レンズでは光の回りに輪が見える「ハロー」や光をまぶしく感じる「グレア」が出ることがあります。夜間に車を運転することがある場合は眼内レンズ選択時に検討が必要です。夜間のハロー・グレアは、手術後、時間が経過するに伴い気にならなくなる方がほとんどですが、どうしても気になる方もいます。
多焦点眼内レンズでは光の回りに輪が見える「ハロー」や光をまぶしく感じる「グレア」が出ることがあります。夜間に車を運転することがある場合は眼内レンズ選択時に検討が必要です。夜間のハロー・グレアは、手術後、時間が経過するに伴い気にならなくなる方がほとんどですが、どうしても気になる方もいます。
コントラスト感度の低下について
 コントラスト感度とは、濃淡を見分ける能力です。多焦点眼内レンズの使用でコントラスト感度が低下することがあります。数字として10~15%ぐらいの低下があります。術後すぐには気になっていた方でも、次第に慣れることが多いようです。また、まれに、時間が経過しても見え方に違和感が残る方もいます。
コントラスト感度とは、濃淡を見分ける能力です。多焦点眼内レンズの使用でコントラスト感度が低下することがあります。数字として10~15%ぐらいの低下があります。術後すぐには気になっていた方でも、次第に慣れることが多いようです。また、まれに、時間が経過しても見え方に違和感が残る方もいます。
慣れるまで時間がかかることがあります
手術直後から、すぐによく見えことがほとんどですが、見え方に慣れるまで1ヶ月程度かかることがあります。遠近両用のメガネやコンタクトレンズを使用されていた方は比較的慣れやすいといわれています。また、ごく稀に不適応と言って、どうしても見え方に慣れない場合、レンズの入れ替えが必要になる場合があります。
不適応
白内障手術後、眼内レンズが目に合わない(不適応)場合、様々な要因が考えられます。多焦点眼内レンズの場合、ハロー・グレア現象やコントラスト低下などの副症状が、ご自身の生活や視覚機能に適応しないがあります。また、白内障以外の目の病気や、強い乱視がある場合も不適応となる可能性があります。国内報告では、9割強の方が満足していますが残り1割弱の方は再手術することがあるそうです。その場合、当院ではレンズの入れ替え・交換(55,000円税込)を行うことができます
白内障手術後に眼鏡の必要性について
ピントが合いにくい時、小さな文字を見るとき、薄暗いところで文字を読むときは眼鏡を併用した方がよいこともあります。見えにくい時は無理せずに眼鏡を併用しましょう。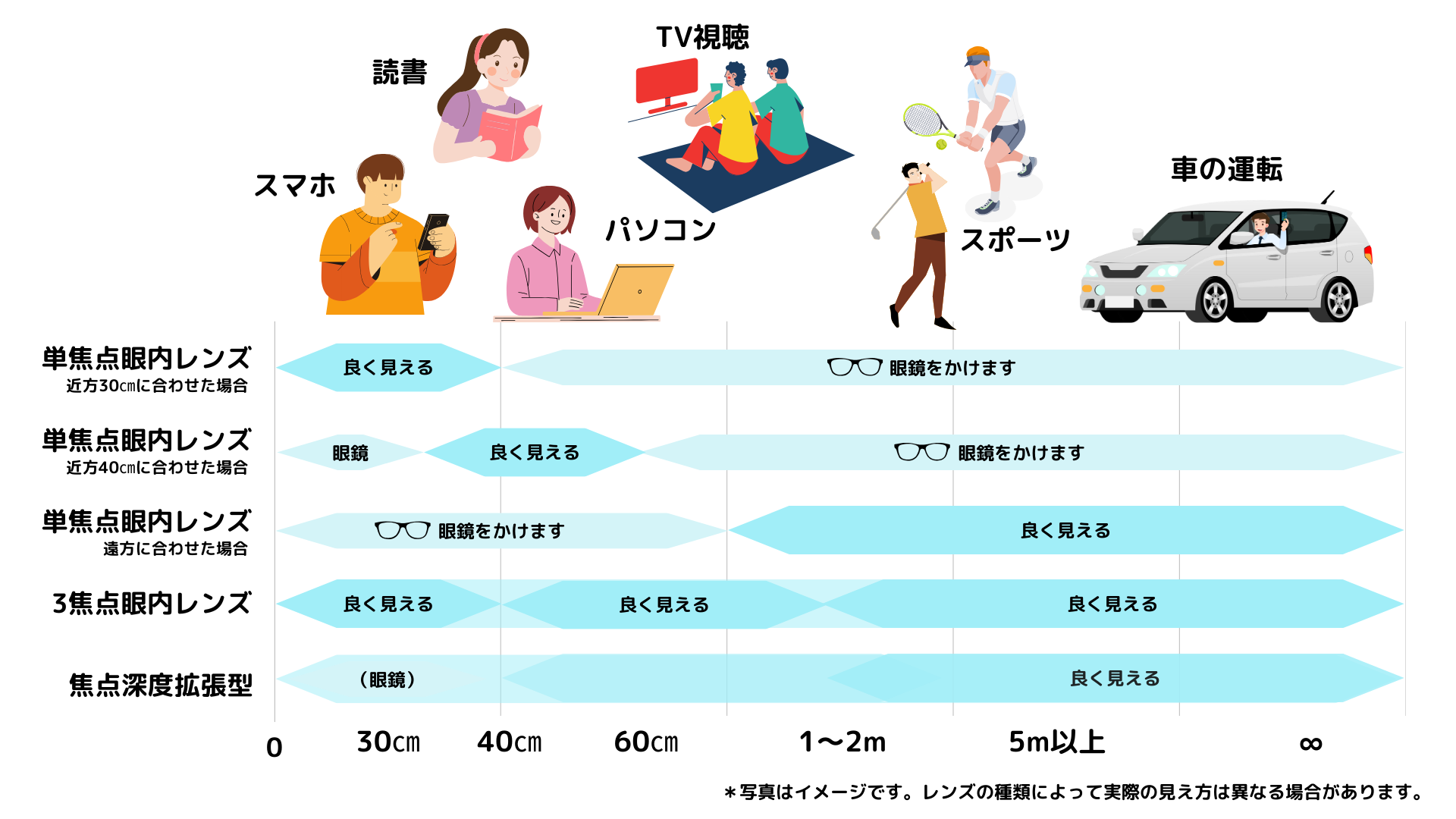
白内障手術の費用
保険適用の費用
単焦点眼内レンズを用いた白内障手術の金額は、下記の通りになります。別途、手術中に薬剤を追加した場合は追加料金、保護めがね3,300円(税込)、洗浄綿440円(税込)、お薬代が必要になります。
| 1割負担の方 | 約15,000円/片眼 |
|---|---|
| 2割負担の方 | 約30,000円/片眼 |
| 3割負担の方 | 約45,000円/片眼 |
多焦点眼内レンズの手術費用
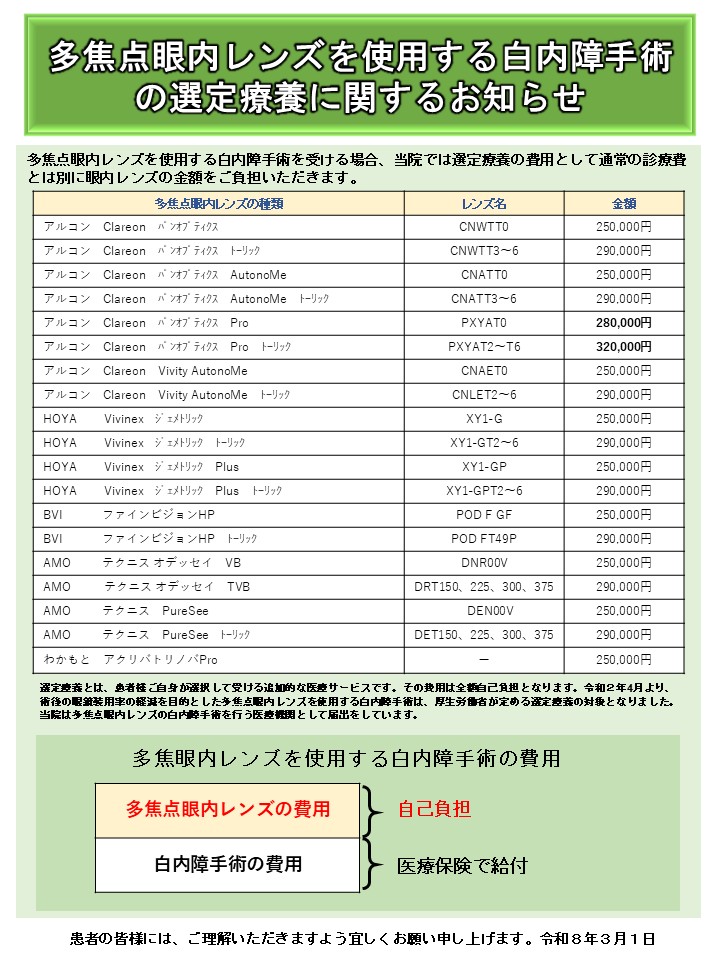
多焦点眼内レンズを用いた白内障手術を受けた場合、令和2年4月より厚生労働省が定める選定療養の対象となりました。手術を行う医療機関は選定療養を行うことを厚生局に届出ています。多焦点眼内レンズの費用は全額自己負担(選定療養)となります。
手術の合併症について
手術は、「いつも間違いなく安全に成功する事」を目標にしています。しかし、合併症が起こる可能性があります。万が一合併症がおきた際には、最大限の努力で治療に当たります。
手術中に起こるかもしれない合併症
| 後嚢損傷(こうのうそんしょう) | 手術中、水晶体を除去する際に水晶体が入っている袋の底の膜が破損する事があります。破損が大きい場合には、後日、レンズを眼内に逢着する手術を行います。 |
|---|---|
| 駆逐性出血(くちくせいしゅっけつ) | 手術中に脈絡膜下出血を起こすものです。その場合は手術を中止します。 |
| 散瞳薬・麻酔点眼薬のアレルギー | 手術中に使用する点眼薬で、瞼が腫れたり充血したり痒みが出る場合があります。手術後に処方される点眼薬で落ち着きます。 |
| 全身状態の悪化 | 白内障手術は全身状態にほとんど影響しません。しかし、どんな手術であっても予測できない事態はあり、脳梗塞・心筋梗塞等を起こす可能性があります。 |
手術後早期に起こるかもしれない合併症
| 傷の閉鎖不全 | 手術後に傷が開くことがあります。手術後に眼をこする、触れることが原因です。涙が多く流れたり、視力が落ちるなどの変化で気づきます。 |
|---|---|
| 眼内炎 | 眼の中で細菌(まれに無菌性)感染を起こす事です。速やかに治療することで感知するがほとんどです。薬への反応が悪い時には追加手術を必要とする場合があります。急激な視力低下、眼痛、充血、メヤニの増加などがでたら治療を行います。 |
| 網膜剥離 | 強い近視のある方に起こることがあります。視力低下や視野異常をきたします。手術前、手術後に検査で確認します。 |
| 眼圧上昇 | 手術後に一時的に上がることがあります。翌日の検査で気づくことがほとんどです。点眼などの治療で改善します。 |
手術後に起こるかもしれない合併症
| 後発白内障 | 眼内レンズ移植後に、残した水晶体嚢に濁りが生じて視力が低下します。手術を受けた方の10~20%に起こります。外来でヤグレーザーによる治療を行います。治療はほんの数分で終了し、痛みもほとんどありません。すぐに、視力は回復します。 |
|---|---|
| 黄斑浮腫 | 網膜の物を見る中心部がむくみます。点眼薬で治療を行います。 |
| 水泡性角膜症 | 角膜の内側にある細胞が極端に減ってしまい、透明性が失われ濁りがでます。ひどい場合は、角膜移植が必要になります。 |
手術後の生活について
手術後の点眼薬は3か月間継続します。(点眼回数は徐々に減ります)。通院頻度は、眼の回復状態により変わります。手術翌日、その後は1~2週間に1度、1か月に1度へと間隔はあいていきます。
| 保護めがねの着用 |
日中・就寝時 *3日間は着用してください。 |
|---|---|
| シャワー・入浴(湯船)・洗髪・化粧・ヘアカラー・髭剃り・デスクワーク・TV・スマホ・家事 | 翌日からOK *車・バイクの運転は医師に確認してからOK |
| 洗顔・飲酒・喫煙・眼鏡の作成・軽い体操・ゲートボール・散歩・軽いジョギング | 3日後からOK |
| 旅行 | 1週間後からOK |
| 力仕事・温泉・大浴場 | 2週間後からOK |
| 水泳・ゴルフ・テニス・ダイビング | 3週間後からOK |